Badania chorób układu moczowego
Badania diagnostyczne zakażenia układu moczowego
W dzisiejszych czasach, kiedy postęp technologiczny wydaje się nie mieć granic, choroby układu moczowego nadal pozostają obszarem, w którym człowiek często czuje się bezradny. Niewystarczająca wiedza, złożoność diagnoz oraz ograniczenia terapeutyczne to tylko niektóre z wyzwań, z którymi muszą mierzyć się zarówno pacjenci, jak i lekarze. Pomimo tego, że niektóre z tych schorzeń można łatwo wyleczyć, inne stanowią przyczynę przewlekłego cierpienia lub prowadzą do poważnych komplikacji zdrowotnych.
W niniejszym artykule skupimy się na najnowszych badaniach dotyczących schorzeń układu moczowego, analizując zarówno ich przyczyny, jak i możliwości leczenia. Przyjrzymy się innowacyjnym metodom diagnostycznym, postępowi w zakresie terapii farmakologicznej, a także rosnącemu znaczeniu profilaktyki w zapobieganiu tym chorobom. Ta kompleksowa analiza pozwoli czytelnikowi nie tylko zrozumieć mechanizmy leżące u podstaw problemów z układem moczowym, ale także ocenić, jak daleko zaszliśmy w ich leczeniu i jakie wyzwania wciąż przed nami stoją.
Diagnostyka chorób układu moczowego
Diagnostyka układu moczowego - wykonywanie badań układu moczowego.
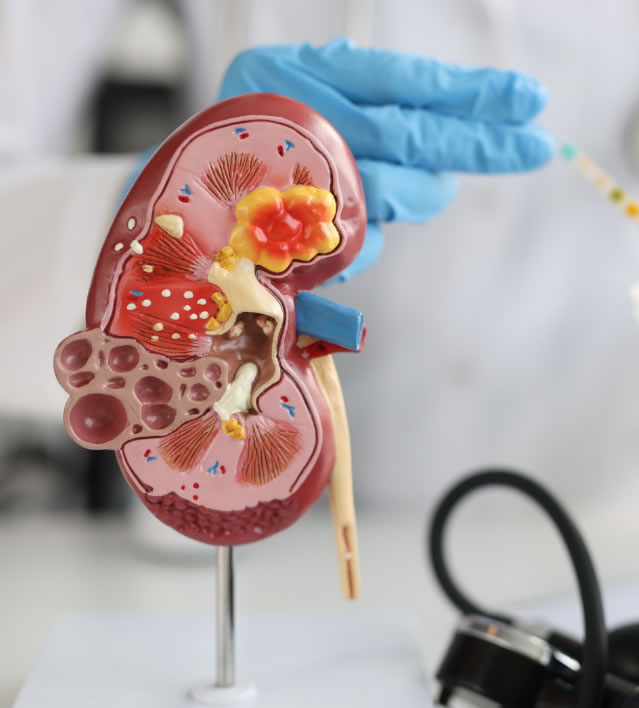 Anatomia układu moczowego jest skomplikowana i obejmuje różne części układu moczowego, takie jak nerki, moczowody, pęcherz moczowy i cewka moczowa. Wrodzone choroby układu moczowego mogą prowadzić do wielu problemów z układem moczowym. Pacjenci zmagający się z dolegliwościami układu moczowego często doświadczają bólu pęcherza moczowego, który może sygnalizować stan zapalny wywołany przez bakterie i drobnoustroje. Schorzenia układu moczowego, takie jak zapalenie dróg moczowych i nietrzymanie moczu, są często wynikiem zakażenia układu moczowego, którego objawy mogą być bardzo uciążliwe.
Anatomia układu moczowego jest skomplikowana i obejmuje różne części układu moczowego, takie jak nerki, moczowody, pęcherz moczowy i cewka moczowa. Wrodzone choroby układu moczowego mogą prowadzić do wielu problemów z układem moczowym. Pacjenci zmagający się z dolegliwościami układu moczowego często doświadczają bólu pęcherza moczowego, który może sygnalizować stan zapalny wywołany przez bakterie i drobnoustroje. Schorzenia układu moczowego, takie jak zapalenie dróg moczowych i nietrzymanie moczu, są często wynikiem zakażenia układu moczowego, którego objawy mogą być bardzo uciążliwe.
Diagnostyka zaczyna się zazwyczaj od badania ogólnego układu moczowego, które może obejmować badanie pęcherza moczowego. Ocena pęcherza moczowego często wymaga przygotowania do badania układu moczowego, w tym przygotowania się do usg układu moczowego. Pacjentom zaleca się wypić wody przed usg pęcherza, aby zapewnić pełny pęcherz moczowy, co jest kluczowe dla wykonania usg pęcherza moczowego. Badania urodynamiczne oraz diagnostyka usg układu moczowego, w tym usg dróg moczowych, są niezbędne do obrazowania układu moczowego i prowadzenia badania obrazowego układu moczowego. Do bardziej szczegółowej diagnostyki wykorzystuje się badanie usg nerek.
Wykonywanie badania moczu, w tym analiza moczu oraz badanie ogólne moczu, jest rutynową częścią oceny układu moczowego. Dobową zbiórkę moczu oraz oddawanie moczu monitoruje się, zbierając próbki moczu. Badania laboratoryjne układu moczowego mogą również obejmować badania krwi układu moczowego, które pomagają określić stężenie mocznika, stężenie kreatyniny, wskaźnik filtracji kłębuszkowej, stężenie sodu i stężenie potasu.
Wśród metod diagnostycznych stosuje się cystoskopię i uroflowmetrię, a do bardziej zaawansowanego obrazowania struktur układu moczowego używa się rezonansu magnetycznego i tomografii komputerowej. Po postawieniu diagnozy rozpoczyna się leczenie pęcherza moczowego lub szerzej - leczenie chorób układu moczowego. Może ono obejmować badania lekowrażliwości, by wybrać najskuteczniejsze antybiotyki w przypadku infekcji.
Diagnostyka chorób układu moczowego jest procesem wieloetapowym, obejmującym zarówno ocenę kliniczną, jak i różnorodne badania. Oto szczegółowy opis poszczególnych kroków:
A. Wywiad medyczny i badanie fizykalne
 Wywiad medyczny i badanie fizykalne to dwie fundamentalne części procesu diagnostycznego w medycynie, mające szczególne znaczenie w diagnozie chorób układu moczowego.
Wywiad medyczny i badanie fizykalne to dwie fundamentalne części procesu diagnostycznego w medycynie, mające szczególne znaczenie w diagnozie chorób układu moczowego.
1. Wywiad medyczny:
-
Historia obecnej choroby: Pytania dotyczące czasu wystąpienia objawów, ich charakteru (np. ból, pieczenie przy oddawaniu moczu), intensywności i czynników je nasilających lub łagodzących.
-
Historia medyczna: Ewentualne wcześniejsze epizody infekcji układu moczowego, kamicy nerkowej, operacje urologiczne czy leczenie urologiczne.
-
Przegląd objawów: Inwentaryzacja aktualnych dolegliwości, w tym częstotliwość i regularność oddawania moczu, zmiany w jego wyglądzie, czy występowanie krwi w moczu.
-
Historia rodzinna: Pytania o choroby nerek i układu moczowego w rodzinie, co może wskazywać na genetyczną skłonność do pewnych schorzeń.
-
Styl życia i czynniki ryzyka: Dieta, nawodnienie, przyjmowanie leków i suplementów, a także nawyki związane z higieną osobistą.
-
Przegląd systemów: Ocena innych układów i narządów, które mogą wpływać na układ moczowy lub być dotknięte przez jego choroby, np. cukrzyca.
2. Badanie fizykalne:
Ocena stanu ogólnego: Obserwacja ogólnego wyglądu pacjenta, w tym barwy skóry, stanu nawodnienia, i ocena parametrów życiowych jak ciśnienie krwi, tętno, temperatura.
Badanie brzucha:
- Inspekcja w poszukiwaniu widocznych zmian, takich jak wzdęcia, blizny pooperacyjne.
- Osłuchiwanie brzucha w celu oceny perystaltyki jelitowej.
- Opukiwanie, które może pomóc w identyfikacji płynów lub powiększenia organów. Palpacja w celu wykrycia bolesności, obrzęków, guzów, powiększenia nerek, w tym również ocena nerki na bolesność.
Ocena pęcherza moczowego: Palpacyjne i perkusyjne oceny pęcherza, szczególnie kiedy jest pełny, w celu stwierdzenia jego powiększenia lub bolesności.
Inne badania:
-
W przypadku mężczyzn, badanie zewnętrznych narządów płciowych oraz prostata przez odbyt.
-
W przypadku kobiet, badanie ginekologiczne, które może wykluczyć inne przyczyny objawów, takich jak infekcje pochwy.
Podczas wywiadu i badania fizykalnego lekarz może również zwrócić uwagę na inne, subtelne wskazówki, które mogą pomóc w diagnozie, takie jak charakterystyczne zapachy (np. zapach amoniaku może wskazywać na przewlekłą niewydolność nerek) czy zmiany w zachowaniu pacjenta, które mogą sugerować przewlekły ból lub dyskomfort.
Wywiad medyczny i badanie fizykalne dostarczają lekarzowi niezbędnych informacji, które pozwalają na zdecydowanie o kolejnych krokach diagnostycznych lub terapeutycznych.
B. Badanie moczu
1. Badanie ogólne moczu:
Problemy z układem moczowym - jakie badanie moczu? Kiedy posiew moczu? Badanie ogólne moczu to podstawowy test diagnostyczny, który pozwala na wstępną ocenę stanu układu moczowego i nerek. Oto szczegółowe informacje na temat poszczególnych części tego badania:
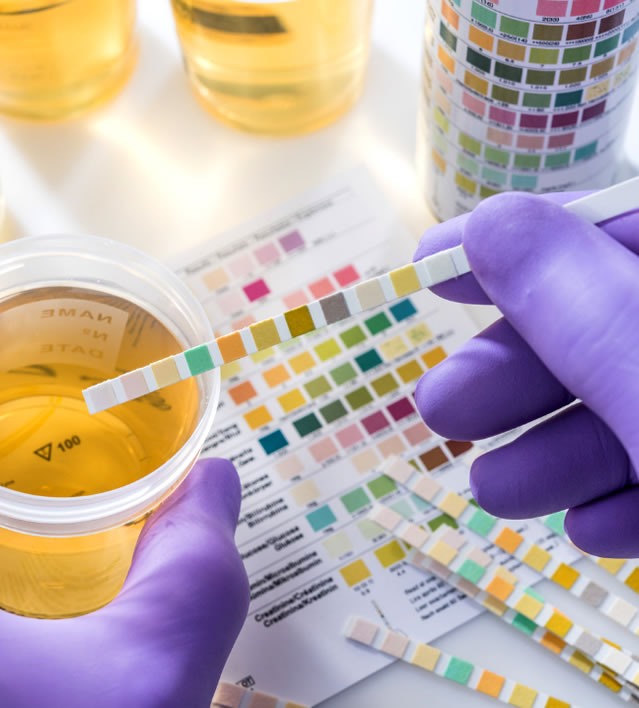 1 - Analiza fizyczna:
1 - Analiza fizyczna:
-
Kolor: Normalny mocz ma jasnożółty kolor. Zmiany mogą wskazywać na dehydratację, obecność krwi (hematuria), bilirubiny czy leków.
-
Przejrzystość: Mocz powinien być klarowny. Mętność może sygnalizować obecność krwinek, bakterii, spermy, śluzu czy kryształów.
2 - Analiza chemiczna:
-
pH: Normalne wartości pH moczu mieszczą się między 4,6 a 8,0. pH poza tym zakresem może sugerować infekcje, zaburzenia metaboliczne lub dietę.
-
Białko: Obecność białka w moczu (proteinuria) może wskazywać na uszkodzenie nerek.
-
Glukoza: Zwykle mocz nie zawiera glukozy. Jej obecność może sugerować cukrzycę.
-
Ketony: Są produktem rozpadu tłuszczów; ich obecność w moczu może wskazywać na niekontrolowaną cukrzycę, głodzenie, lub dietę niskowęglowodanową.
-
Bilirubina: Zazwyczaj nie występuje w moczu. Jej obecność może wskazywać na problemy z wątrobą lub przewodami żółciowymi.
3 - Mikroskopowe badanie osadu moczu:
-
Krwinki czerwone: Obecność krwinek czerwonych może wskazywać na kamienie nerkowe, infekcje, guzy lub inne patologie nerek.
-
Krwinki białe: Są znakiem stanu zapalnego lub infekcji w układzie moczowym.
-
Cylindry: Struktury białkowe kształtem przypominające rurki, mogą wskazywać na różne choroby nerek.
-
Kryształy: Ich obecność i typ mogą wskazywać na ryzyko kamicy moczowej.
-
Bakterie i drobnoustroje: Obecność bakterii może wskazywać na infekcję układu moczowego.
2. Dodatkowe badania moczu (posiew moczu i zbiórka dobowa)
1 - Dobowa zbiórka moczu:
-
Białko: Pomiary ilości wydalanego białka w ciągu doby (proteinuria dobowo) pomagają w diagnozie chorób nerek.
-
Elektrolity: Pomiar wydalania elektrolitów jak sód i potas może być ważny w diagnozowaniu chorób nerek, nadciśnienia i zaburzeń elektrolitowych.
2 - Badania mikrobiologiczne:
-
Posiew moczu: Jeśli istnieje podejrzenie infekcji, posiew moczu pozwala zidentyfikować patogen i jego wrażliwość na antybiotyki.
-
Testy czułości: Pozwalają określić, jakie antybiotyki są najskuteczniejsze przeciwko wyizolowanym bakteriom.
Te testy są podstawą w diagnostyce wielu stanów, włączając infekcje dróg moczowych, kamienie nerkowe, uszkodzenie nerek oraz choroby systemowe wpływające na nerki, takie jak cukrzyca czy wysokie ciśnienie krwi. Wyniki badania ogólnego moczu, w połączeniu z dodatkowymi badaniami, mogą prowadzić do szybkiej i efektywnej diagnozy, co jest kluczowe dla wczesnego rozpoczęcia leczenia.
C. Badania laboratoryjne krwi
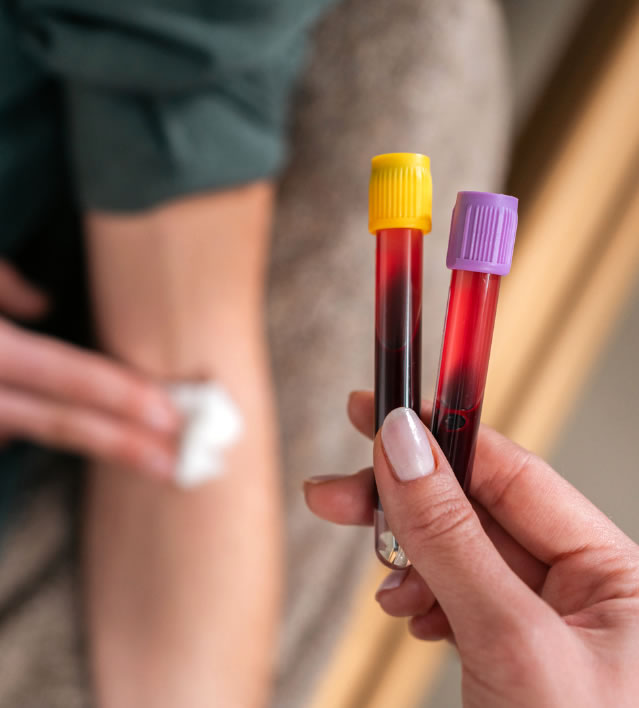 Badania laboratoryjne krwi są niezbędne w diagnostyce chorób układu moczowego. Pozwalają one ocenić funkcję nerek, identyfikować zaburzenia metaboliczne i elektrolitowe oraz monitorować ogólny stan zdrowia pacjenta. Oto szczegółowy opis najważniejszych parametrów krwi analizowanych w kontekście chorób układu moczowego:
Badania laboratoryjne krwi są niezbędne w diagnostyce chorób układu moczowego. Pozwalają one ocenić funkcję nerek, identyfikować zaburzenia metaboliczne i elektrolitowe oraz monitorować ogólny stan zdrowia pacjenta. Oto szczegółowy opis najważniejszych parametrów krwi analizowanych w kontekście chorób układu moczowego:
1. Stężenie mocznika:
- Mocznik jest końcowym produktem metabolizmu białek. Jego poziom we krwi wzrasta przy niewydolności nerek, co oznacza, że nerki nie filtrują odpowiednio krwi.
- Wysokie stężenia mogą również wskazywać na odwodnienie, nadmierne krwawienie w przewodzie pokarmowym, lub nadmierną konsumpcję białka.
2. Stężenie kreatyniny:
- Kreatynina jest produktem przemiany kreatyny w mięśniach i jest stałym produktem odpadowym metabolizmu mięśniowego. Jej poziom we krwi jest wskaźnikiem filtracji kłębuszkowej nerek.
- Wzrost stężenia kreatyniny we krwi może wskazywać na uszkodzenie nerek lub zmniejszenie ich funkcji filtracyjnej.
3. Wskaźnik filtracji kłębuszkowej (GFR):
- GFR jest miarą tego, jak dobrze krew jest filtrowana przez kłębuszki nerkowe. Wskaźnik ten jest obliczany na podstawie wieku, płci, rasy oraz poziomu kreatyniny w surowicy.
- Spadek GFR może wskazywać na postępujące uszkodzenie nerek.
4. Elektrolity:
- Stężenie sodu: Nieprawidłowości mogą wskazywać na problemy z regulacją wody i elektrolitów przez nerki, a także na niewydolność nerek.
- Stężenie potasu: Wysokie lub niskie poziomy potasu mogą być spowodowane zaburzeniami funkcji nerek i wymagają szybkiej interwencji, gdyż mogą prowadzić do poważnych problemów, takich jak zaburzenia rytmu serca.
5. Badania na obecność markerów stanu zapalnego:
- OB (odczyn Biernackiego)
- CRP (białko C-reaktywne):
Wzrost tych wskaźników może sugerować stan zapalny, który może towarzyszyć infekcjom dróg moczowych lub innym chorobom nerek.
6. Pełna morfologia krwi (CBC):
- Krwinki białe (leukocyty): Ich zwiększona liczba może wskazywać na infekcję lub stan zapalny.
- Krwinki czerwone (erytrocyty): Ich obniżona liczba (anemia) może występować w przewlekłej niewydolności nerek.
- Płytki krwi: Nieprawidłowości mogą wskazywać na zaburzenia krzepnięcia związane z chorobami nerek.
7. Badania wątrobowe:
- Niektóre schorzenia nerek, jak zespół nerczycowy, mogą wpływać na funkcje wątroby, dlatego często sprawdza się również poziomy enzymów wątrobowych.
8. Poziomy hormonów i markerów kostnych:
- W zaawansowanych schorzeniach nerek może dojść do zaburzeń równowagi hormonalnej, w tym poziomów parathormonu, co wpływa na gospodarkę wapniowo-fosforanową i może prowadzić do chorób kości.
Badania te, łącznie z innymi specyficznymi testami, pozwalają na kompleksową ocenę układu moczowego i są nieodłącznym elementem diagnostyki nerkowych chorób. Wyniki badania krwi, w kontekście klinicznego obrazu pacjenta oraz innych badań, pozwalają lekarzowi na postawienie diagnozy i wdrożenie odpowiedniego leczenia.
D. Obrazowanie układu moczowego
Usg układu moczowego, tomografia układu moczowego , urografia tk - badania pęcherza moczowego.
Badanie usg - co to badanie usg nerek, usg układu moczowego? Jak przygotować się do usg układu moczowego? Jaka powinan być prawidłowa pojemność pęcherza moczowego na badanie usg układu moczowego, ile wypić wody przed usg pęcherza? Przepełnienie pęcherza moczowego - ile przed badaniem wypić wody? Obrazowanie układu moczowego jest kluczowe w diagnostyce jego chorób, umożliwiając ocenę anatomii, struktury i funkcji różnych jego części. Poniżej przedstawiam szczegółowe informacje na temat najważniejszych badań obrazowych stosowanych w diagnostyce chorób układu moczowego:
 1 . USG dróg moczowych i nerek (badanie usg układu moczowego):
1 . USG dróg moczowych i nerek (badanie usg układu moczowego):
-
Jest to nieinwazyjne badanie, które wykorzystuje fale dźwiękowe do stworzenia obrazu nerek i dróg moczowych.
-
Pozwala na ocenę wielkości, kształtu, położenia nerek oraz obecności mas, kamieni, torbieli czy innych anomalii strukturalnych.
-
W przypadku pęcherza moczowego, USG może wykryć jego nieprawidłowości, jak nieregularności w konturach, gruby mięsień pęcherza czy obecność ciał obcych.
-
USG jest również pomocne w wykrywaniu przeszkód w drogach moczowych, takich jak zwężenia czy zastoje moczu.
Przygotowanie do USG dróg moczowych i nerek: Zazwyczaj zaleca się, aby pacjent miał pełny pęcherz moczowy, dlatego przed badaniem należy wypić kilka szklanek wody i nie oddawać moczu.
2. Badanie urodynamiczne (choroby pęcherza moczowego):
-
To seria testów mierzących, jak dobrze pęcherz moczowy przechowuje i wydala mocz.
-
Może obejmować cystometrię (mierzenie ciśnienia w pęcherzu moczowym podczas napełniania i opróżniania), test przepływu moczu (uroflowmetrię) oraz profilometrię cewki moczowej.
-
Badania urodynamiczne są szczególnie przydatne w diagnozowaniu przyczyn nietrzymania moczu, częstomoczu, trudności w oddawaniu moczu i innych dysfunkcji dolnych dróg moczowych.
Przygotowanie do badania urodynamicznego: Pacjent powinien przybyć na badanie z umiarkowanie pełnym pęcherzem, aby móc przeprowadzić testy takie jak uroflowmetria; może być również poproszony o prowadzenie dziennika mikcji przed badaniem.
3. Urografia (IVP - Intravenous Pyelogram) (pojemność pęcherza moczowego itp.)
-
Jest to badanie radiologiczne, które wymaga wstrzyknięcia do żyły środka cieniującego, który jest potem filtrowany przez nerki i wydzielany do moczu.
-
Urografia umożliwia szczegółową ocenę układu kielichowo-miedniczkowego, moczowodów i pęcherza.
-
Pozwala na wykrycie kamieni nerkowych, guzów, anomalii wrodzonych, przeszkód oraz innych nieprawidłowości w drogach moczowych.
Przygotowanie do urografii: Zwykle wymagana jest kilkugodzinna abstynencja od jedzenia i picia; dodatkowo, pacjent może być poproszony o oczyszczenie jelit za pomocą środków przeczyszczających.
4. Tomografia komputerowa (CT):
-
CT jest bardziej szczegółową techniką obrazowania niż USG, która może dostarczyć przekrojowych obrazów nerek i dróg moczowych z wysoką rozdzielczością.
-
Może być wykorzystana z lub bez środka cieniującego, w zależności od potrzeb diagnostycznych.
-
Jest szczególnie przydatna w ocenie kamieni nerkowych, guzów i innych mas tkankowych, a także w wykrywaniu urazów nerek.
Przygotowanie do tomografii komputerowej (CT): W przypadku używania środka cieniującego, pacjent może być zobowiązany do na czczo przez kilka godzin przed badaniem; musi również poinformować o wszelkich alergiach, szczególnie na jod.
5. Rezonans magnetyczny (MRI):
-
MRI wykorzystuje silne pole magnetyczne i fale radiowe do tworzenia szczegółowych obrazów tkanek i organów wewnętrznych.
-
Jest szczególnie przydatny w ocenie złożonych anomalii wrodzonych, guzów oraz w przypadkach, kiedy CT jest przeciwwskazane, na przykład u pacjentów z alergią na środki kontrastowe.
-
MRI może również dostarczać informacji funkcjonalnych, np. w MR urografii, która pozwala na ocenę przepływu moczu w dróg moczowych.
Przygotowanie do rezonansu magnetycznego (MRI): Pacjent musi usunąć wszelkie metalowe przedmioty i poinformować o wszelkich implantach metalowych; w niektórych przypadkach, podobnie jak w CT, może być wymagane bycie na czczo.
Każda z tych metod ma swoje zastosowania i może być wykorzystywana indywidualnie lub w kombinacji, w zależności od konkretnej sytuacji klinicznej. Wybór metody zależy od obrazu klinicznego, historii medycznej pacjenta oraz wyników wcześniejszych badań. Decyzję o wyborze odpowiedniej metody diagnostycznej podejmuje lekarz, kierując się dobrostanem pacjenta i celami diagnostycznymi.
E. Inwazyjne metody diagnostyczne
Inwazyjne metody diagnostyczne, takie jak cystoskopia i biopsja nerek, są wykorzystywane w sytuacjach, gdy konieczne jest dokładne zbadanie struktur układu moczowego lub pobranie tkanki do dalszej analizy. Oto szczegółowe informacje na temat tych procedur:
1. Cystoskopia:
-
Cel badania: Cystoskopia umożliwia bezpośrednie obejrzenie wnętrza pęcherza moczowego i cewki moczowej przy użyciu cystoskopu, który jest cienkim, światłowodowym instrumentem z kamerą.
-
Przebieg procedury: Po znieczuleniu lokalnym lub ogólnym, cystoskop jest wprowadzany przez cewkę moczową do pęcherza. Lekarz może ocenić błonę śluzową pęcherza, szukać anomalii, źródeł krwawienia, guzów, kamieni czy stanów zapalnych.
-
Zastosowanie: Wykorzystywana przy krwiomoczu, podejrzeniu nowotworu, przewlekłym zapaleniu pęcherza, trudnościach z oddawaniem moczu i innych nieprawidłowościach.
-
Potencjalne ryzyko: Procedura może być związana z ryzykiem infekcji, krwawienia, czy rzadko perforacji ściany pęcherza.
2. Biopsja nerek:
-
Cel badania: Biopsja nerek polega na pobraniu małego fragmentu tkanki nerkowej do badania mikroskopowego w celu zdiagnozowania stanów takich jak przewlekłe choroby nerek, guzy, infekcje czy odrzuty przeszczepów.
-
Przebieg procedury: Zwykle przeprowadza się ją pod kontrolą obrazową, np. USG lub CT, co pomaga w dokładnym umiejscowieniu igły biopsijnej. Procedura może być wykonana przez skórę (biopsja przezskórna) lub podczas otwartej operacji (biopsja chirurgiczna).
-
Zastosowanie: Wykorzystywana w przypadku niewyjaśnionej niewydolności nerek, obecności białka lub krwi w moczu, a także do monitorowania stanu nerek po przeszczepie.
-
Potencjalne ryzyko: Procedura może wiązać się z bólem, krwawieniem w miejscu biopsji, rzadko z krwiomoczem lub uszkodzeniem nerki.
W obu przypadkach, zarówno cystoskopia jak i biopsja nerek, wymagają starannego przygotowania pacjenta oraz ścisłego monitorowania po zabiegu. Ponieważ są to procedury inwazyjne, istnieje ryzyko powikłań, dlatego zaleca się je tylko wtedy, gdy potencjalne korzyści przewyższają możliwe ryzyko. Wyniki tych badań dostarczają cennych informacji, które mogą być decydujące dla diagnozy i wyboru odpowiedniego leczenia chorób układu moczowego.
F. Funkcjonalne testy diagnostyczne
Funkcjonalne testy diagnostyczne w badaniach chorób układu moczowego odgrywają kluczową rolę w ocenie mechanizmu oddawania moczu oraz pracy pęcherza moczowego. Oto szczegółowe informacje dotyczące dwóch podstawowych testów funkcjonalnych:
1. Uroflowmetria:
-
Cel badania: Uroflowmetria to nieinwazyjny test, który mierzy szybkość przepływu moczu z pęcherza podczas mikcji. Jest to podstawowy test oceniający funkcję dolnych dróg moczowych.
-
Przebieg procedury: Pacjent oddaje mocz do specjalnego urządzenia, zwanego uroflowmetrem, które rejestruje czas mikcji, objętość wydalonego moczu oraz prędkość przepływu moczu.
-
Parametry oceniane: Z testu wynikają takie wartości jak maksymalna i średnia szybkość przepływu moczu, całkowita objętość moczu oraz czas trwania mikcji.
-
Zastosowanie: Uroflowmetria jest stosowana w diagnostyce powikłań po operacjach prostaty, ocenie przeszkód w drogach moczowych, nietrzymania moczu oraz w badaniu dysfunkcji pęcherza neurogennego.
-
Interpretacja wyników: Normalne wartości są różne dla obu płci i zależą od wieku. Odchylenia od normy mogą wskazywać na obstrukcję, słabą kurczliwość pęcherza, czy nadreaktywność pęcherza moczowego.
2. Testy czynnościowe pęcherza moczowego:
-
Cel badania: Testy czynnościowe pęcherza moczowego, takie jak badania nadreaktywności pęcherza, służą do oceny jego funkcji i diagnozowania jego dysfunkcji.
-
Przebieg procedury: Mogą obejmować szereg testów, w tym cystometrię, która mierzy ciśnienie w pęcherzu podczas napełniania i opróżniania, oraz testy wrażliwości, podczas których pacjent opisuje odczuwane doznania w odpowiedzi na napełnianie pęcherza.
-
Parametry oceniane: Ocenia się pojemność pęcherza moczowego, kompliancję (zdolność do rozciągania się), odczucia pacjenta, a także odpowiedzi na wypełnianie, takie jak parcie na mocz czy mimowolne skurcze detruzora.
-
Zastosowanie: Testy te są przydatne w diagnozowaniu nadreaktywności pęcherza, nietrzymania moczu, przewlekłego zapalenia pęcherza oraz innych czynnościowych zaburzeń pęcherza.
-
Interpretacja wyników: W zależności od wyników, lekarz może zdiagnozować różne rodzaje dysfunkcji, takie jak nietrzymanie moczu z parcia, nadreaktywność detruzora, czy pęcherz wiotki.
Oba testy, uroflowmetria i testy czynnościowe pęcherza moczowego, są bezbolesne i dostarczają cennych informacji na temat funkcjonowania dolnych dróg moczowych. Są one istotne w planowaniu leczenia, mogą również monitorować efektywność terapii oraz pomagać w decydowaniu o dalszym postępowaniu klinicznym.
G. Specjalistyczne testy diagnostyczne
1. Badania genetyczne w przypadku podejrzenia wrodzonych chorób układu moczowego.
Specjalistyczne testy diagnostyczne pełnią ważną rolę w identyfikacji i leczeniu chorób układu moczowego. Badania genetyczne mogą być kluczowe w przypadku podejrzenia wrodzonych chorób układu moczowego, takich jak polycystyczne choroby nerek, wrodzona wada zwrotnego przenoszenia moczu czy zespół Alporta. Poprzez analizę DNA, mogą one pomóc w identyfikacji mutacji genetycznych odpowiedzialnych za określone schorzenia, co z kolei umożliwia precyzyjne doradztwo genetyczne, wczesne rozpoczęcie leczenia oraz planowanie rodziny.
2. Badania lekowrażliwości mikroorganizmów w przypadku infekcji, w celu doboru odpowiedniej terapii antybiotykowej.
Z drugiej strony, badania lekowrażliwości mikroorganizmów są nieocenione w przypadku diagnozowania infekcji układu moczowego. Pozwalają one na zidentyfikowanie patogenów odpowiedzialnych za infekcję i określenie, które antybiotyki są najskuteczniejsze w zwalczaniu danego szczepu bakterii. Dzięki temu, lekarze mogą przepisywać celowane antybiotykoterapie, co nie tylko zwiększa szansę na skuteczne wyleczenie infekcji, ale także przyczynia się do ograniczenia problemu antybiotykooporności.
Takie specjalistyczne testy są zazwyczaj zarezerwowane dla przypadków, gdy standardowe metody diagnostyczne i leczenia nie przynoszą oczekiwanych rezultatów lub gdy istnieje podejrzenie specyficznych przyczyn chorób. Wykorzystanie tych zaawansowanych badań może znacząco przyczynić się do poprawy jakości życia pacjentów z chorobami układu moczowego.
Każdy krok diagnostyki jest niezbędny do stworzenia kompleksowego obrazu stanu zdrowia układu moczowego pacjenta i wymaga indywidualnego dostosowania w zależności od prezentowanych objawów i stanu zdrowia.
Epidemiologia zakażenia układu moczowego oraz postacie kliniczne.
Epidemiologia zakażenia układu moczowego obejmuje częstą obserwację tych infekcji u kobiet z powodu krótszej cewki moczowej, a postacie kliniczne mogą się różnić od bezobjawowych, przez zakażenia dolnych dróg moczowych, jak zapalenie pęcherza, aż po poważniejsze zapalenie nerek. Zakażenia układu moczowego częściej występują u osób starszych oraz u kobiet w ciąży, a ich przebieg kliniczny może być ostry lub przewlekły.
Etiologia zakażenia układu moczowego oraz czynniki ryzyka .
Etiologia zakażenia układu moczowego często wiąże się z bakteriami Escherichia coli, które są główną przyczyną infekcji, natomiast czynniki ryzyka obejmują stosowanie cewników, aktywność seksualną, niektóre metody antykoncepcji, jak diaphragmy, oraz niedostateczne nawodnienie. Inne czynniki ryzyka to cukrzyca, zabiegi urologiczne, i uwarunkowania genetyczne.
Gdzie boli ?: objawy zakażenia układu moczowego, które pojawiają się najczęściej.
W przypadku zakażenia układu moczowego ból zwykle lokalizuje się w okolicy podbrzusza oraz może towarzyszyć mu pieczenie przy oddawaniu moczu; inne objawy to częstomocz, nagłe parcie na mocz, a czasem ból w bokach lub plecach, co może sugerować zajęcie nerek. W zakażeniach górnych dróg moczowych, takich jak odmiedniczkowe zapalenie nerek, ból często umiejscowiony jest w okolicy lędźwiowej.
Leczenie zakażenia układu moczowego - do jakiego iść lekarza: choroby układu moczowego, choroby pęcherza moczowego?
W przypadku podejrzenia zakażenia układu moczowego należy udać się do lekarza rodzinnego, który może zlecić odpowiednie badania i wstępne leczenie; jeżeli problem jest bardziej skomplikowany lub trwały, lekarz może skierować do urologa, specjalisty chorób układu moczowego. W przypadku infekcji pęcherza moczowego, zalecana jest konsultacja z lekarzem pierwszego kontaktu, który oceni objawy i zadecyduje o dalszym leczeniu, w tym o potrzebie konsultacji specjalistycznej.



